¿Cuál es su opinión de la situación actual del uso de antibióticos y qué problemas existen con la resistencia antimicrobiana?
El mundo camina hacia una emergente presencia de bacterias multirresistentes fruto de una elevada utilización de los antibióticos, muchas veces de forma inadecuada o innecesaria, en la población en general y en el mundo veterinario en particular. Tal es así que, este año 2019, la presencia de brotes por microorganismo multirresistentes supone uno de los 10 principales factores de riesgo global según el Word Economic Forum. Para el año 2050, la resistencia a los antimicrobianos se espera como la principal causa de muerte.
En la última década, para poner freno al problema han surgido iniciativas planteadas por personas o entidades de reconocida significancia y renombre internacional, entre las que se encuentran el expresidente Obama con el “National Action Plan for Combating Antibiotic-resistant Bacteria” (EEUU, March 2015.The White House), la Comisión Europea con el “Plan de acción contra la amenaza creciente de las resistencias bacterianas 2011-2015”, y la Asamblea de Naciones Unidas (resolución aprobada en octubre del 2016) en la declaración política de las naciones, Jefes de Estado y de Gobierno compromisarios, para la puesta de los medios humanos y económicos con los que ayudar a paliar la situación.
Entre otras medidas, se insta a las empresas farmacéuticas mundiales a la investigación y desarrollo de nuevas moléculas antimicrobianas en el denominado plan 10×20 (10 nuevos antibióticos antes del año 2020). Sin embargo, son diversos los problemas que no nos permiten disponer de dichas formulaciones con la premura deseable. La rápida adquisición de resistencias naturales por las bacterias en una media de 6 años desde la disposición de una molécula y el reducido número de nuevos antibióticos en Fase I de investigación (sólo 10) activos frente a Gram – (posibilidad de comercialización nada más en 1-2 de ellos en los siguientes 7 años), donde tenemos menores alternativas, hacen que debamos encontrar alternativas a la solución.
¿Hay diferencias en el uso de antibióticos y su optimización a nivel Hospitalario/Atención Primaria?
España tiene el desafortunado reconocimiento de ser en el año 2018 el país avanzado con mayor consumo de antibióticos (según datos del Center for Disease Dynamics, Economics &Policy). Este elevado uso se produce indistintamente tanto en el ámbito hospitalario como de la Atención Primaria (AP), medido en Dosis Diarias Definidas. Se considera que 1 de cada 2 prescripciones puede ser inadecuada o innecesaria, lo cual resulta preocupante en el medio comunitario donde se consume al menos el 80% total de los antibióticos para uso humano.
En los hospitales preocupa la excesiva utilización de los antibióticos carbapenémicos como antibióticos mayores de inducción de cepas mutantes resistentes, en especial en Cataluña donde, según datos del Sistema de Vigilancia de las Infecciones Nosocomiales –VINCat-, se ha incrementado hasta un 90% en los últimos años. En el caso de la AP resulta alarmante el consumo de antibióticos de amplio espectro o grupos de antimicrobianos de elevado impacto ecológico. Así, según datos de la red ESAC -European Surveillance of Antimicrobial Consumption-, amoxicilina-clavulánico supone (40% de todas las DDD), macrólidos y fluorquinolonas un nada despreciable 10% cada grupo. Debemos pensar que la mayor parte de las infecciones en dicho medio lo causan bacterias sensibles a la penicilina (neumococo en neumonía y Streptococcus pyogenes en infecciones de piel y partes blandas) o existen alternativas, como nitrofurantoina o la fosfomicina, en infecciones urinarias bajas no complicadas.
¿Cuál cree que son las ventajas e inconvenientes de disponer de Programas de Optimización del Uso de Antimicrobianos (PROA) en los centros de atención primaria?
Los Programas de Racionalización y Optimización Antibiótica (PROA) son poco frecuentes o escasamente desarrollados en la AP de nuestro país, más allá de proyectos aislados en comunidades concretas. Las potenciales ventajas que pueden ofrecer están basadas en la mejora de la prescripción y en la reducción significativa o evitación de la misma, en entidades muchas veces banales y mayoritariamente virales como las infecciones respiratorias altas, con la ayuda o no de técnicas de diagnóstico rápido -Proteína C Reactiva- entre otras. Para su éxito, se precisa disponer de profesionales referentes pertenecientes al medio, interesados y conocedores del tema, con capacidad intercomunicación y destreza en la formación.
Los inconvenientes de un PROA son ínfimos si los profesionales al cargo cuentan con la aceptación del resto del equipo de su lugar de trabajo, se muestran motivados y disponen de los medios, muchas veces informáticos, para el desarrollo de su actividad. Por otra parte, precisan una correcta interconexión con el ámbito hospitalario para el soporte informativo y apoyo comunicativo, formativo e interdisciplinar del proceso.
¿En qué consiste el programa P-ILERDA?
El proyecto P-ILERDA (Programa Integrado Local Extrahospitalario de Racionalización y Desprescripción Antibiótica en Lleida) nace en el año 2017, tras el éxito extrapolable alcanzado con el PROA hospitalario desarrollado en los Hospitales públicos del área sanitaria de Lérida desde el 2013, principalmente el Hospital Universitario Arnau de Vilanova, con el auspicio de una Gerencia Territorial única y una Comisión Territorial de Infecciones de la provincia.
Los objetivos principales del proyecto son:
- Disminuir o adecuar la prescripción global de antimicrobianos mediante la reducción de tratamientos innecesarios o inapropiados. Ésta es la principal contribución para frenar el aumento de las resistencias bacterianas.
- Reducir la prescripción de antibióticos de amplio espectro o de alto impacto ecológico.
Los objetivos secundarios son:
- Mejorar los resultados clínicos y en salud de los procesos infecciosos tratados.
- Mejorar el pronóstico de los pacientes con infecciones relevantes y potencialmente graves.
- Mejorar la calidad de la prescripción de antimicrobianos.
- Reducir los efectos adversos de los antimicrobianos.
- Reducir la presión antibiótica.
- Evitar la aparición y diseminación de resistencias.
- Garantizar tratamientos coste-efectivos.
- Generar conocimientos.
- Reducir el gasto sanitario.
Entre sus funciones generales destacan, el inducir cambios de actitudes, del sistema y de la cultura de la prescripción y consumo de los antibióticos en el ambiente sanitario y social. Como funciones específicas deben realizar las siguientes:
- Presentación y defensa del programa en las sesiones clínicas generales compartidas (médicos y enfermería) de los hospitales partícipes y de todos los equipos de las ABS identificadas.
- Realización de las diferentes asesorías tanto escrita como verbal sobre las actuaciones designadas por los diferentes comités técnicos.
- Adaptación de las acciones al programa general PROA de la región sanitaria de Lérida.
- Desempeño y actuación en los planes educacionales de formación.
- Identificación y cumplimiento de los indicadores recomendados.
- Participación en la toma de decisiones por consenso a partir de reuniones periódicas del equipo.
- Evaluación periódica de resultados.
- Transmisión y retroalimentación informativa de los resultados y acciones de mejora a los equipos.
- Realización de auditorías a profesionales si fuesen necesarias.
¿Qué medidas se han propuesto e iniciado a raíz del programa?
Como primeras medidas para el inicio del funcionamiento, se ha procedido a la creación de:
- a) Una comisión técnica: Entre sus funciones destacan la toma de decisiones según Reglamento de régimen interno. Su estructura está formada por especialistas en medicina familiar y comunitaria, referentes clínicos en infecciones, desglosados según entidades administrativas y pertenecientes a ABS tanto de ciudad como rurales, 1 farmacéutico clínico y 1 microbiólogo específicos de la Atención Primaria, 1 geriatra como representante de la actuación en residencias asistidas, 1 urgenciólogo, 1 infectólogo hospitalario, 1 pediatra y una DUI comunitarios.
- b) Una comisión operativa: Dichos miembros son considerados referentes del proyecto existiendo, por cada ABS, 1-2 clínicos fijos especialistas en medicina familiar y comunitaria, 1 pediatra y 1 DUI, si la ABS realiza atención infantil. Los referentes clínicos se han elegido en base a interés, conocimiento, experiencia, capacidad de análisis, relación con los equipos y destreza en la impartición de formación.
Entre otras acciones emprendidas destacan en su primer año la:
- Realización de pruebas de diagnóstico rápido: Determinación de la Proteina C reactiva (PCR) como biomarcador inflamatorio en procesos infecciosos respiratorios bajos (bronquitis aguda, exacerbación del EPOC), en la evitación de prescripción antibiótica.
- Reducción de uso de fluorquinolonas en el proceso infeccioso urinario no complicado.
- Adecuación de la prescripción antibiótica a resultados microbiológicos.
¿Cómo valora los primeros resultados del programa de optimización del uso de antimicrobianos en los centros de atención primaria de Lérida?
Los primeros resultados de las acciones emprendidas resultan muy positivos.
- PCR: En el caso de adultos, hasta finales del año 2018, se habían practicado unas 100 determinaciones para situaciones de bronquitis aguda y exacerbación del EPOC. Sobre puntos de corte de no prescripción antibiótica sólo el 18,6% presentaron una evolución inadecuada que obligó a prescripción. Ningún enfermo de éstos precisó derivación a un servicio de urgencias o ingreso hospitalario. Hubo un 10% de pacientes con prescripción diferida que no se ejerció. Todo ello indica la posibilidad de un 80% menos de prescripciones en estas entidades.
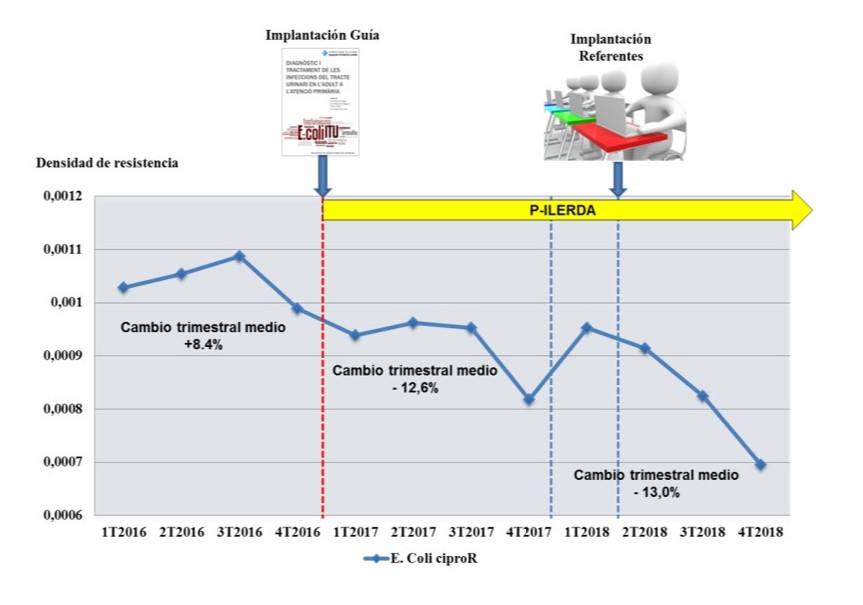
- Reducción de uso fluorquinolonas. Las DHD (dosis diarias definidas por 1000 habitantes/día) de las quinolonas sujetas a definición (ciprofloxacino y norfloxacino) se reducen una media de un 24,1% en el primer año de actuación de la guía, sin referentes. Por el contrario, se incrementa en un 7,5% las asociadas a fosfomicina y nitrofurantoina. En este mismo periodo, la mediana de diferencias entre les DHD del grupo de quinolonas respecte al grupo de fosfomicina y nitrofurantoina se reduce en un 13,3%. El hecho de no observarse un incremento proporcional de los antibióticos alternativos a las quinolonas, invita a pensar en una evitación de prescripción antibiótica como consecuencia de una elevada prevalencia no calculada de bacteriuria asintomática.
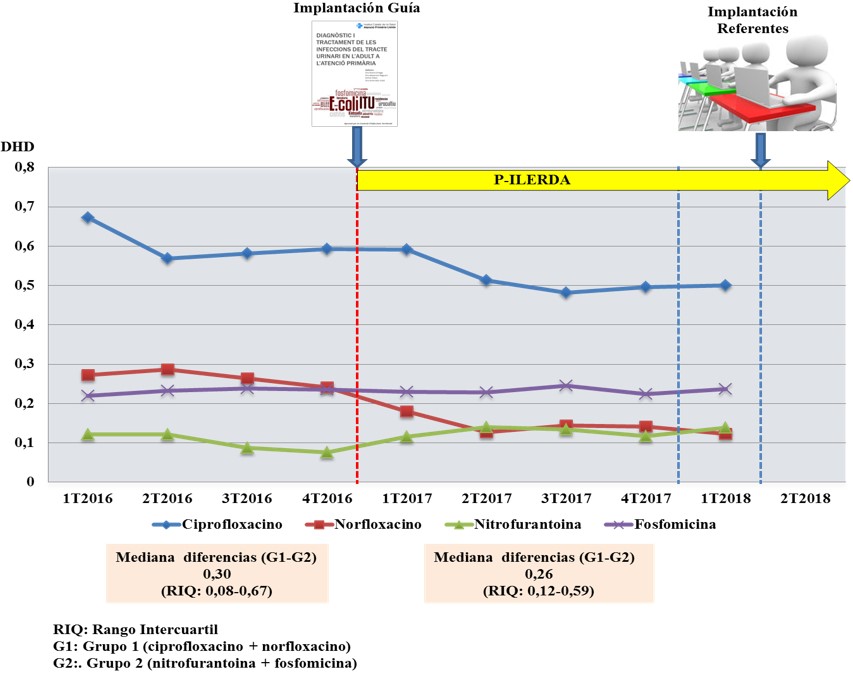
Tras la entrada de referentes y sólo en 9 meses de actuación de los mismos, tras la reducción previa ya observada con la guía, las DHD de quinolonas acaban siendo las más bajas de Cataluña.
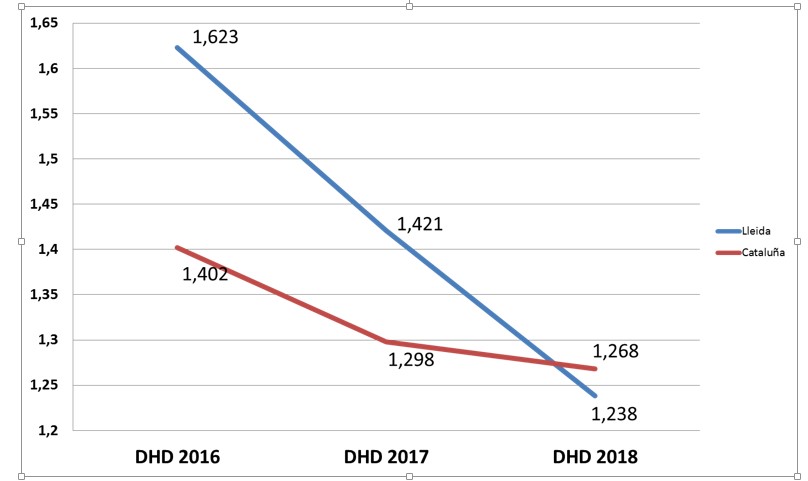
De manera concomitante, se observan una reducción en las densidades de resistencia de alguna de las enterobacterias más prevalentes y en concreto de la E coli resistente a ciprofloxacino.
¿Existen otros casos de éxito con resultados positivos? ¿Cuáles son? Y en el caso negativo, ¿por qué?
En España sólo se conoce el proyecto PIRASOA en Andalucía, como sistema PROA en Atención primaria similar o parecido al nuestro. Desde el año 2015 en que comenzó, sus resultados redundan en una excelente reducción en el consumo antibiótico y de resistencias de diversos microorganismos.
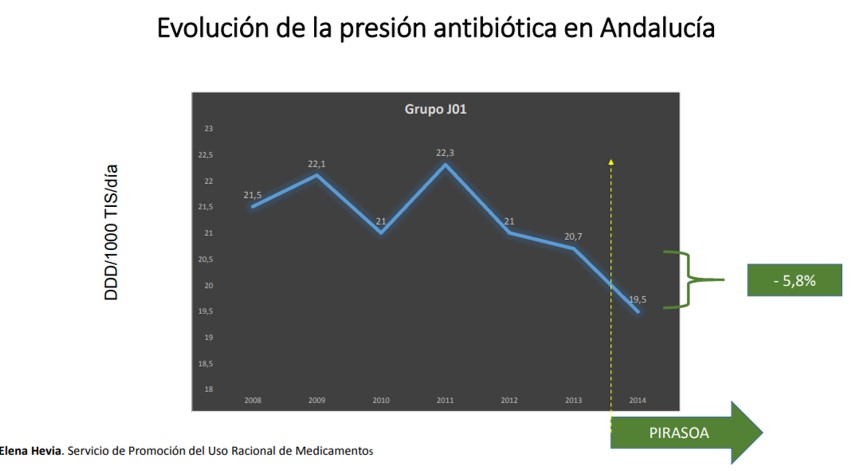
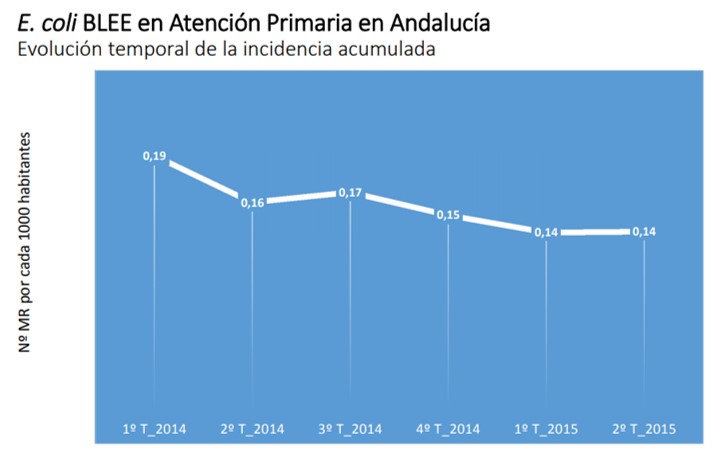
Desde entonces, el nivel de participación en dicho proyecto ha sido sobresaliente, se ha estabilizado la presión antibiótica, modificándose el perfil de prescripción, las resistencias bacterianas no se han incrementado y la aceptación del programa ha sido sobresaliente.
¿Disponen de soporte a nivel de tecnológico?
Como todo proyecto es necesario disponer de un soporte informatizado que ayude en el desempeño de las actuaciones. Así, para la realización de la asesoría clínica todos los miembros del equipo de PROAP realizan las intervenciones en función del tipo recomendación o sugerencia, a través de un informe escrito en la estación clínica de cada enfermo, utilizando el programa institucional de historia clínica informatizada (e-CAP), con notificación informática retroinformativa al médico prescriptor mediante sistema interno de Alarma y Notificación Virtual.
Para la llegada de información a referentes respecto de resultados microbiológicos y prescripción en farmacia, se utilizan sistemas de ruta interna virtual de la intranet institucional. El análisis en el consumo de antibióticos resulta de especial interés a la hora de valorar el impacto en la implementación de un PROA. Así mismo, supone una ayuda tanto a los profesionales como los gestores del sistema en la detección y propuesta de mejoras o modificación de hábitos. La identificación y seguimiento de indicadores del consumo es fundamental para el buen funcionamiento de estos programas. Una metodología estandarizada permite comprobar tendencias y comparaciones temporales del propio sistema y entre áreas sanitarias con similar metodología.
Para ayudar en dicha situación el servicio de Farmacia Territorial en su sección de Atención Primaria junto con el proveedor de servicios en salud de la provincia efectúan los cálculos de consumo sobre indicadores trazados
¿Cuáles son los indicadores que evalúan en el análisis del consumo de antibióticos?
En la AP, una de las principales medidas de consumo son las dosis por 1000 habitantes y día (DHD), las cuales indican el grado de exposición poblacional a los medicamentos, en este caso, a los antibióticos. Las DHD se calculan teniendo en cuenta el número de DDD consumidas. Es una unidad técnica de medida de medicamentos definida por el Consejo Nórdico de Medicina (The Nordic Council on Medicines) en asociación con la OMS, que nos permite hacer comparaciones de consumos entre diferentes países o centros.
Construir y consensuar indicadores de seguimiento, dentro de lo que es el concepto SMART (específicos, medibles, realizables, relevantes y precisos en el tiempo) puede resultar difícil, dado que se carece de la evidencia científica en muchos de ellos.
En nuestra área sanitaria y tras consenso en la comisión técnica PROAP, los indicadores iniciales que se emplean están dirigidos a las actuaciones desempeñadas en la infección urinaria y, en especial, al uso de fluoroquinolonas. Dichos indicadores se evalúan cada 6 meses en Lérida, comenzando a partir de junio 2018, según su nivel de uso en primaria, asemejándose a algunos identificados por otros grupos de consenso de expertos del estado y son los siguientes:
+ Evaluación de la PRESCRIPCIÓN.
A) CALIDAD DE USO: Tasas de consumo
INDICADOR 1. DHD totales de antimicrobianos de uso sistémico.
Nº DDD antimicrobianos x1.000/habitantes/día
INDICADOR 2. DHD totales de quinolonas de uso sistémico.
Nº DDD quinolonas x1.000/habitantes/día
B) CALIDAD DE USO: Grupos terapéuticos
INDICADOR 3. Porcentaje (%) de consumo de quinolonas respecto al total de antimicrobianos
Nº DDD de quinolonas /Nº DDD antimicrobianos uso sistémico
INDICADOR 4. Porcentaje (%) de consumo de norfloxacino y ciprofloxacino respecto de antimicrobianos alternativos utilizados en infección urinaria baja (cistitis).
Nº DDD ciprofloxacina + norfloxacina /Nº DDD ciprofloxacina + norfloxacina + fosfomicina + nitrofurantoina
Como especialista, ¿cuál es el rol de los centros de atención primaria en el desarrollo de estos equipos PROA?
Como hemos podido comentar, el rol de los centros de AP es primordial. Sin la implicación y aceptación por los equipos de profesionales de todos ellos en llevar a cabo las acciones designadas y el reconocimiento del referente del centro como elemento vehiculizador de las mismas, el PROA en la AP no tiene sentido ni viabilidad. La atención hospitalaria sólo puede tener un papel participativo de ayuda en la implantación y control de la evolución pero nunca de estandarte de proceso. En importantísimo que el equipo de primaria esté convencido, comprometido y motivado con el problema principal y los medios para corregirlo; en este sentido la realización de un PROA.
¿Qué papel tiene la formación en la implementación de un equipo PROA en un centro de atención primaria?
Sin formación no es posible ejercer la asesoría de un PROA en la AP. En el proyecto P-ILERDA se ha considerado necesaria la formación educacional que, para que ésta fuese eficaz, ha estado dirigida a diferentes profesionales y estratificada en los siguientes apartados o formatos:
- Dirigidas a referentes
Sesiones formativas a los profesionales referentes y sus respectivos equipos in situ, en el total de las ABS que conforman el territorio sanitario de la provincia. Posteriormente, establecimiento de un calendario prefijado de 4 reuniones anuales informativas y formativas, a partir de este año 2019, en un sentido de refuerzo y actualización
- Dirigidas al resto de profesionales asistenciales.
Este aspecto educacional se ejercita mediante:
- Formación en línea.
Se ha creado tanto para el ámbito hospitalario como de la AP un curso general de formación virtual, dirigido a todo el personal médico, en infección nosocomial y aprendizaje en antibioterapia, como parte de la seguridad del paciente, acogiendo el año 2018 su 4ª edición, con un total de alumnos formados de 481.
- Formación presencial.
Se realizan sesiones de equipo a solicitud o detección de problemas, con respecto al consumo de antibióticos anuales, tendencias y puntos de mejora. Así mismo, sobre modificaciones de protocolos o sesiones bibliográficas acerca de temas de infecciones prevalentes objeto de vigilancia y actuación PROA.
Sesiones de formación a las nuevas promociones de residentes en su entrada anual. Para fortalecer este aspecto, este estamento de profesionales tiene la posibilidad de una rotación formativa por la unidad de control de la infección y política antibiótica del hospital principal de la provincia, dentro de su calendario de rotaciones de la especialidad.
- Material informativo-formativo y de protocolización.
Se dispone de un banco de 43 protocolos de todos aquellos procesos infecciosos más relevantes, con un carácter territorial en gran parte de ellos. Tres de ellos con actualización bienal (infección urinaria, neumonía y infección de piel y partes blandas). Así mismo, informes de sensibilidad antibiótica microbiana anuales desglosados en AP y hospitalaria desde el año 2017. Dicho material se encuentra a disposición de los profesionales en varios formatos: papel díptico o extendido y virtual informático en las intranet de los diferentes ámbitos y entidades.
¿Cuál es su visión a futuro del panorama con el uso de antibióticos en la población?
La necesidad de usar de forma adecuada los antimicrobianos, con el fin de evitar resistencias, nos condicionan a buscar alternativas en la mejora de la prescripción. Cada vez disponemos de mayor evidencia en cómo, los programas PROA, resultan ser una herramienta útil, pues abocan a un mejor cumplimiento de la política antibiótica definida y reducen la duración de los tratamientos establecidos, sin que se modifique el pronóstico evolutivo o incremente la mortalidad. Aunque dichos programas han sido valorados a nivel hospitalario, existe la tendencia a extenderlos hacia otros ambientes sanitarios, como forma de mayor control del ecosistema de la zona y el entorno. De acuerdo con la evidencia mostrada en los hospitales y lo escaso de experiencias declaradas, tanto en la AP como en unidades socio sanitarias, hemos apostado por implantar un modelo pionero trasversal e integrador de PROA en el área sanitaria de Lérida que trasciende entidades, al considerar que se dan las circunstancias estructurales oportunas y deseables para llevarse a cabo. El modelo PROA establecido es vehicular integral compartido por diversos profesionales, mayoritariamente referentes especialistas en AP, con expertos hospitalarios, en su desempeño y actuación sobre objetivos definidos por la Comisión Territorial de Infecciones, de aplicación en 23 ABS de AP, bajo el paraguas de la Dirección Gerencia Territorial de la región, con vías de ampliación hacia otros territorios provinciales y de comunidades autónomas españolas. Creemos que este programa particular en Lérida sobre sus extraordinarios y positivos resultados en sus 2 primeros años de funcionamiento, se alinea con los retos estratégicos del Plan Nacional de Resistencias Antibióticas (PRAN) y el Plan de Salud 2016-2020 de Cataluña, ofreciendo una situación de calidad y seguridad asistencial, reconocimiento profesional, reducción de costes y favorecimiento en el desarrollo de líneas de investigación, innovación y difusión de formato.